Inhaltsverzeichnis
Hepatozyten spielen die zentrale Rolle bei der Erfüllung der Leberfunktionen. Es sind sehr stoffwechselaktive Zellen und sie benötigen viel Energie. Sind diese Zellen in ihrer Funktion beeinträchtigt, können schwere Erkrankungen die Folge sein. In diesem Artikel werden die Histologie und der Aufbau sowie Funktionen und Erkrankungen der Leberzellen dargestellt.
Inhaltsverzeichnis
Hepatozyten – Definition
Die wesentlichen Zellen des Parenchyms der Leber sind die Hepatozyten. Sie erfüllen die wichtigen Stoffwechselfunktionen der Leber, zu denen die Entgiftung und der Nährstoffwechsel sowie die Speicherung wichtiger Stoffe des Körpers gehören.
Hepatozyten – Anatomie und Histologie
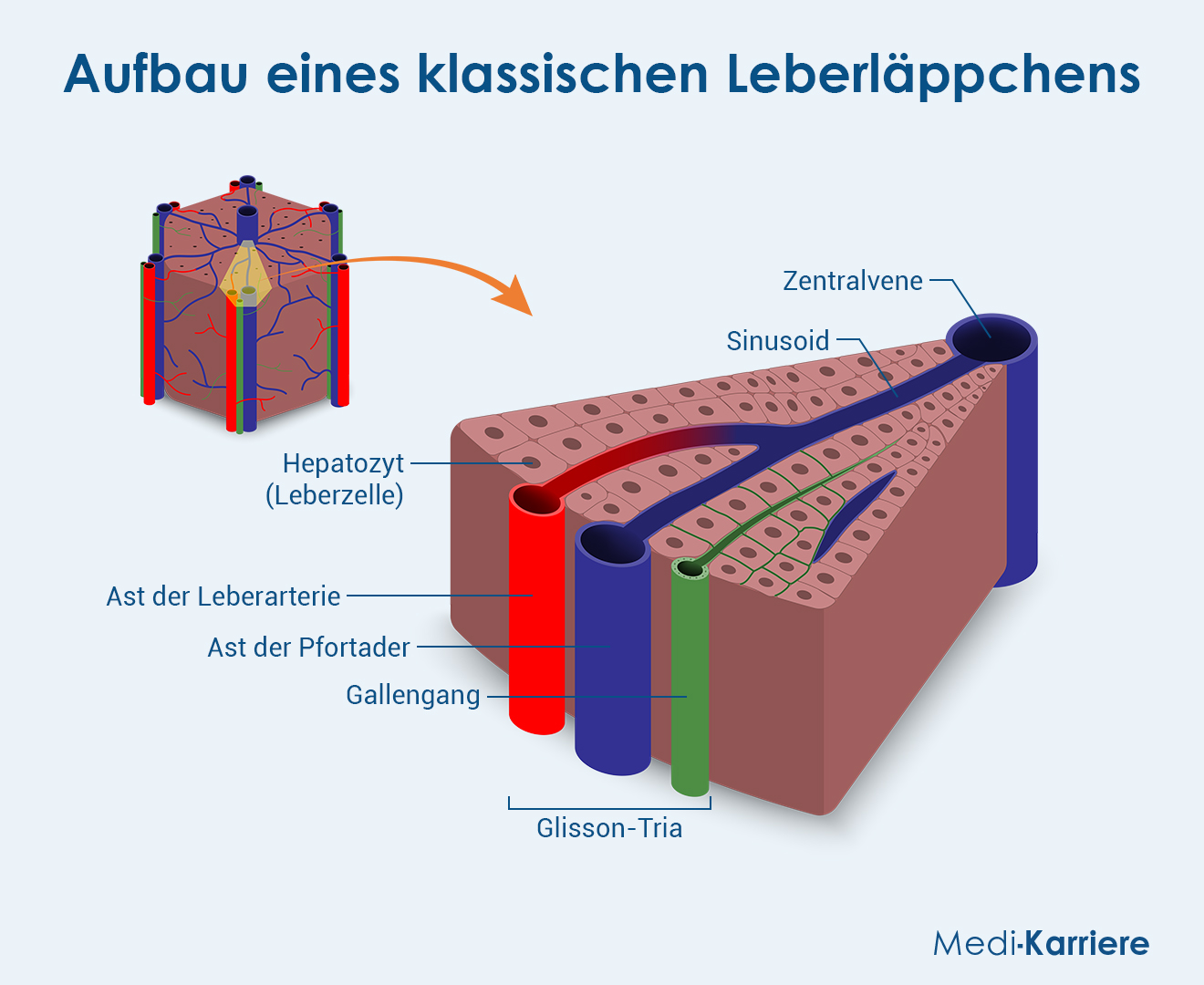
Die Anordnung der Leberzellen im Organ erfolgt in Leberläppchen. Das Zentralvenen-Läppchen (auch: klassisches Leberläppchen) gilt traditionell als die Einheit der Leber. In der Mitte liegt die Zentralvene, über die das venöse Blut in Richtung Hohlvene abläuft. Sie erhält venöses und arterielles Mischblut aus den Sinusoiden, kleinsten Blutgefäßen, an deren Rändern die Hepatozyten angrenzen. Die Ränder der Leberläppchen bilden ein Sechseck, dessen Ecken von den Glisson-Trias gebildet werden.
Glisson-Trias
Die Glisson-Trias umfassen einen Ast der Pfortader, eine Arteriole der Leberarterie und einen kleinen Gallengang. Sie liegen zu dritt im Bindegewebe am Rand der klassischen Leberläppchen.
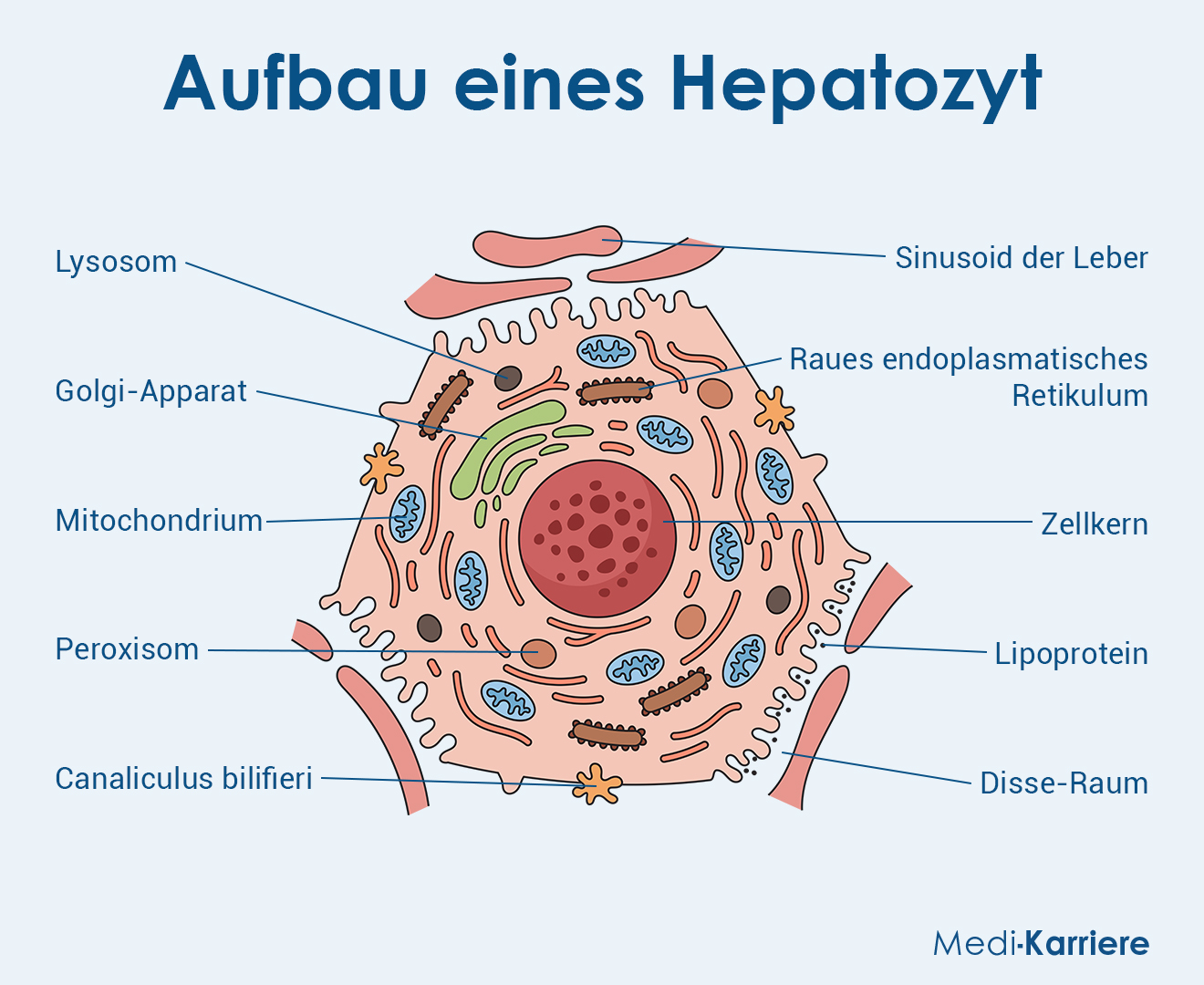
Die Hepatozyten sind in Reihen entlang der Sinusoide angeordnet. Zwischen dem Endothel dieser kleinsten Blutgefäße und den Leberzellen liegt ein kleiner, elektronenmikroskopisch erkennbarer Raum: Der Disse-Raum. Hier findet der eigentliche Stoffaustausch zwischen Leber und Blut statt. Des weiteren liegen hier die Ito-Zellen (Leber-Sternzellen), welche Fette, vor allem Vitamin A, speichern. Außerdem ragen Kupffer-Zellen aus den Sinusoiden in den Disse-Raum hinein und stellen die Gewebe-residenten Makrophagen der Leber dar.
Die Endothelzellen der Sinusoide sind sehr dünn und bilden große Poren im Endothel, durch die ein Stofftransport stattfinden kann. Somit kommen eigentlich alle Blutbestandteile durch dieses Endothel hindurch.
Da sich die Leberzellen in Reihen anordnen, sind sie miteinander über Tight Junctions verbunden. In der Mitte zwischen zwei Hepatozyten bilden ihre Zellmembranen einen kleinen Gang, der ein Gallenkanälchen darstellt. Die in der Leber gebildete Galle kann über sie in Richtung Gallenblase und Pankreas (Bauchspeicheldrüse) abfließen.
Hepatozyten – Funktion und Biochemie
Mit der Nahrung aufgenommene Substanzen werden im Darm resorbiert und über den Pfortaderkreislauf durch die Leber geschleust, dort unter Umständen verstoffwechselt und über ein venöses System in die Hohlvene und den Körperkreislauf befördert.
Die Leber erfüllt essentielle Aufgaben im Stoffwechsel des Menschen, zu denen vor allem die folgenden gehören:
- Biotransformation (z.B. Entgiftung)
- Bildung von Galle
- Kohlenhydratstoffwechsel
- Proteinstoffwechsel
- Fettstoffwechsel
- Stoffwechsel von Vitaminen und Spurenelementen
Diese Aufgaben werden im Kleinsten von den Hepatozyten übernommen. Im folgenden sollen diese Prozesse etwas detaillierter und unter physiologischer sowie biochemischer Betrachtung beschrieben werden.
Biotransformation
In Phase I der Biotransformation werden aufgenommene Stoffe von den Hepatozyten oxidiert oder reduziert. Dies geschieht mit Hilfe bestimmter Enzyme, die als Cytochrom-P450-Enzyme oder Monooxygenasen bekannt sind. Diese Reaktionen finden im stark ausgeprägten endoplasmatischen Retikulum (ER) statt.
Im zweiten Schritt, der Phase II, wird ein organisches Molekül an die verstoffwechselten Substanzen gehangen – sie werden konjugiert. Beispiele der Konjugation sind: Sulfatierung, Glucuronidierung oder die Konjugation mit Glutathion.
Diese Biotransformation findet so zum Beispiel bei den meisten Medikamenten statt, die über den Mund eingenommen werden und damit die Leber passieren müssen. Dadurch kann es zum sogenannten “First-Pass-Effekt” kommen, bei dem die zugeführte Wirkstoffmenge durch die Leberpassage abnimmt. Diesen Effekt kann man umgehen, indem man Medikamente parenteral (zum Beispiel über die Vene) gibt und somit die Leberpassage vermeidet.
Alkoholabbau
Der Trinkalkohol Ethanol wird wie folgt abgebaut. Ethanol wird durch das Enzym Alkoholdehydrogenase zu Acetaldehyd abgebaut, welches wiederum über die Aldehyd-Dehydrogenase im Mitochondrium der Leberzelle zu Acetat abgebaut wird. Acetat kann zu Acetyl-CoA aktiviert und zum Fettsäureaufbau verwendet werden.
Bildung von Galle
Nach Transformation in den Leberzellen werden viele Substanzen über die Gallenkanälchen in den Magen-Darm-Trakt ausgesondert, um mit dem Stuhl ausgeschieden zu werden. Zusätzlich werden in den Hepatozyten Gallensalze (Gallensäuren) produziert, um als Emulgator Fette im Darm besser zu lösen und resorbierbar zu machen. Dabei handelt es sich bei den Gallensalzen häufig um organische Moleküle, die aus Cholesterin entstanden sind.
Die Galle wird in der Gallenblase gespeichert und eingedickt und bei Bedarf dann über die Gallengänge in das Duodenum abgegeben.
Kohlenhydratstoffwechsel
Die Leber ist das Organ, in dem der Großteil der Gluconeogenese abläuft. In diesem Stoffwechselprozess baut die Leberzelle aus Milchsäure oder Pyruvat neue Glucose. Diese kann in einem weiteren Prozess der Leber – der Glykogensynthese – in die Speicherform Glykogen eingebaut werden. Diese riesigen Moleküle aus einzelnen Glucose-Einheiten, werden auch in den Hepatozyten gespeichert. Bei Bedarf können dann die Zucker-Einheiten gelöst werden (Glykogenolyse) und den Zellen des Körpers zur Energiegewinnung zur Verfügung gestellt werden.
Proteinstoffwechsel
Leberzellen sind am Auf- und Abbau von Proteinen beteiligt. Des weiteren findet in ihrem Zytosol und den Mitochondrien der Harnstoffzyklus statt. Dort wird freies Ammoniak verstoffwechselt und Harnstoff produziert. Es ist wichtig freies Ammoniak loszuwerden, da es toxisch ist, vor allem für das Nervensystem. Ferner wird Glutathion in den Hepatozyten synthetisiert, das unter anderem als Oxidationsschutz in Erythrozyten eine Rolle spielt.
Fettstoffwechsel
Die größten Fettreserven findet man im Fettgewebe in Form von Triacylglyceriden (TAGs). In der Leber werden verschiedene Fette in sogenannten Lipoproteinen gespeichert. Außerdem ist die Leber der Ort der Cholesterinbiosynthese, Fettsäuresynthese und der Produktion von Gallensäuren.
Vitamine und Spurenelemente
Das fettlösliche Vitamin A wird in den Leberzellen an Proteine gebunden und in den Ito-Zellen aus dem Disse-Raum gespeichert.
In den Leberzellen finden zwei wichtige Schritte der Vitamin-D-Synthese statt. Damit ist Vitamin D das einzige Vitamin, das vom Körper komplett selbst synthetisiert werden kann. In folgender Tabelle ist die Synthese des Vitamin D in den verschiedenen Organen nochmal dargestellt:
| Vitamin-D-Bildung | Enzym | Organ des Syntheseschritts |
| 1. Cholesterin --> 7-Dehydrocholesterin | Cholesterin-Dehydrogenase | Leber |
| 2. 7-Dehydrocholesterin --> Cholecalciferol | UV-Strahlung | Haut |
| 3. Cholecalciferol --> 25-Hydroxycholecalciferol | 25-Hydroxylase | Leber |
| 4. 25-Hydroxycholecalciferol --> 1,25-Dihxdroxycholecalciferol (aktives Vitamin D) | 1-α-Hydroxylase | Niere |
Das Vitamin E (α-/γ-Tocopherol) erreicht wie andere Fette auch die Leber über Lipoproteine und wird nach Aufnahme in die Hepatozyten wieder an anderes Gewebe abgegeben. Außerdem kann es auch verstoffwechselt werden, um dann über den Stuhl ausgeschieden zu werden.
Vitamin K ist ein wichtiger Stoff bei der Blutgerinnung. Es wird über die Nahrung aufgenommen und von Bakterien des Darmmilieus produziert. In den Leberzellen dient es als Cofaktor für die Synthese der Gerinnungsfaktoren IX, X, VII und II.
Stoffwechsel der Spurenelemente Eisen und Kupfer geschehen auch in der Leber. In den Hepatozyten wird Kupfer an Proteine gebunden und zu Enzymen, die Kupfer enthalten gebracht. Kupfer, das nicht benötigt wird, kann über die Galle ausgeschieden werden. Auch Eisen wird in die Leberzellen aufgenommen, muss aber in geringer Konzentration gehalten werden, da es toxisch für die Zelle sein kann.
Hepatozyten – Klinik und Erkrankungen
Beim Abbau des roten Blutfarbstoffes Hämoglobin entsteht das Zwischenprodukt Bilirubin, welches als schlecht wasserlöslich gilt. Um es über die Galle ausscheidbar zu machen wird es in den Leberzellen mit Glucuronsäure konjugiert. Bilirubin ist ein gelber Farbstoff. Da sich bei Funktions- oder Ablaufstörungen der Leber das Bilirubin vermehrt unter der Haut ablagert (da es ja nicht mehr über Leber und Galle ausgeschieden werden kann), kommt es zu Gelbfärbungen der Haut, was als Ikterus bezeichnet wird. Bei Neugeborenen schaffen es häufig die entsprechenden Enzyme der Leberzellen noch nicht das Bilirubin ausscheidungsfähig zu machen, weshalb man etwa bei der Hälfte der Neugeborenen einen Ikterus im Laufe ihrer ersten Lebenswoche beobachten kann.
Defekte im Enzym Aldehyd-Dehydrogenase können Grund einer Alkoholintoleranz sein und sind meist genetisch bedingt. Damit ist der Abbau des Acetaldehyds beeinträchtigt und dieses kann sich im Körper ansammeln. Es ist sogar giftig und daher kommt es unter Umständen beim Konsum von Alkohol zu Vergiftungserscheinungen wie Kopfschmerzen, Flush oder Tachykardien. Aber auch lebensbedrohliche Zustände können je nach Defekt oder Menge des zugeführten Alkohols auftreten.
Eine weitere gefürchtete Komplikation beim Konsum von “unreinem” Alkohol ist die Methanolvergiftung. Methanol wird in der Leber zu Formaldehyd oxidiert und im zweiten Schritt zur Ameisensäure umgebaut, welche sehr toxisch wirkt. Diese Vergiftung kann zur Erblindung und letztendlich unbehandelt auch zum Tod führen. Therapeutisch würde eine konstante Gabe von Ethanol in Frage kommen, um den Umbau von Methanol zu verhindern und es ausscheiden zu lassen.
Häufige Fragen
- Wie tragen Hepatozyten zur Entgiftung des Körpers bei?
- Wie regenerieren sich Hepatozyten nach einer Schädigung?
- Welche Rolle spielen Hepatozyten im Stoffwechsel, besonders beim Zucker- und Fettstoffwechsel?
- Wie beeinflussen Toxine und Medikamente die Hepatozyten?
Hepatozyten tragen zur Entgiftung des Körpers bei, indem sie Schadstoffe und Medikamente durch Enzyme umwandeln und abbauen. Diese Entgiftung erfolgt in mehreren Phasen, wobei die Hepatozyten Substanzen in wasserlösliche Moleküle umwandeln, die dann über die Galle oder das Blut und letztlich über die Nieren ausgeschieden werden.
Hepatozyten haben eine außergewöhnliche Regenerationsfähigkeit, die es der Leber ermöglicht, sich nach Verletzungen oder Teilverlust selbst zu erneuern. Nach einer Schädigung durch Gifte, Krankheiten oder Operationen können die verbleibenden Hepatozyten beginnen, sich zu teilen, um verlorene Zellen zu ersetzen. Dieser Prozess wird durch verschiedene Wachstumsfaktoren und Hormone angeregt, die die Zellteilung fördern, bis die Leber wieder ihre normale Größe und Funktion erreicht.
Hepatozyten spielen im Stoffwechsel eine zentrale Rolle, besonders im Zucker- und Fettstoffwechsel. Sie regulieren den Blutzuckerspiegel, indem sie Glukose speichern (in Form von Glykogen) und bei Bedarf freisetzen. Im Fettstoffwechsel wandeln sie Fettsäuren in Energie um und produzieren Lipoproteine, die Fette transportieren. Außerdem verarbeiten sie überschüssige Glukose zu Fett und helfen so, den Energiehaushalt im Körper zu stabilisieren.
Toxine und Medikamente können Hepatozyten stark belasten, da sie für die Entgiftung und den Abbau vieler Substanzen verantwortlich sind. Manche Toxine oder Medikamente können zu oxidativem Stress und Schädigungen der Zellmembran führen, wodurch die Funktion der Hepatozyten beeinträchtigt wird. Besonders hohe oder wiederholte Dosen können zu Leberentzündungen oder sogar zu einer Leberzellnekrose führen. Um Schäden zu verhindern, sind Hepatozyten mit Enzymen ausgestattet, die Toxine in harmlose Substanzen umwandeln, aber bei Überlastung der Zellen kann es dennoch zu Leberschäden kommen.
- Lüllmann-Rauch, Renate: Taschenlehrbuch Histologie, Thieme (Stuttgart: 6. Auflage, 2019)
- Silbernagel et. al.: Physiologie, Thieme (Stuttgart: 8. Auflage, 2018)
- Löffler/Petrides: Biochemie und Pathobiochemie, Springer (Berlin, 10. Auflage)
- Leber, https://next.amboss.com/... (Abrufdatum: 05.11.2024)
- Vitamine, https://next.amboss.com/... (Abrufdatum: 05.11.2024)